Importanza della Diagnosi di Shunt Destro-Sinistro nei Subacquei
I sintomi neurologici che possono comparire durante l’emersione sono parte del quadro clinico della malattia da decompressione (Decompression Sickness – DS ) e si ritiene che si verifichino per formazione di bolle di azoto che si dirigono nei vasi cerebrali ( Central Nervous System Decompression Sickness – CNS DS ). In circa la metà dei casi i sintomi si manifestano nonostante il rispetto dei limiti delle tabelle di decompressione e senza ragioni identificabili. In un’analisi di 1070 casi di CNS DS, il 23% ebbe sintomi cerebrali , il 66% sintomi attribuibili ad interessamento del midollo spinale e 11% entrambi . Mentre per il midollo spinale il meccanismo responsabile del danno è correlato a trombosi venosa epidurale, la DS cerebrale è considerata a genesi embolica . Già nel 1986, Wilmshurst e coll. dimostrarono che la presenza di uno shunt destro-sinistro ( RLS) intracardiaco poteva essere rilevante per embolia gassosa paradossa nei subacquei (1).
Numerosi studi caso-controllo pubblicati in seguito hanno confermato che nei subacquei con CNS DS , è alta la prevalenza di pervietà del forame ovale (FOP) .
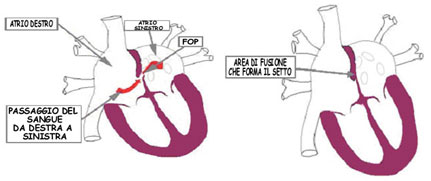
Nonostante un’iniziale disaccordo fra alcuni autori, ora vi è una robusta evidenza statistica che il FOP aumenta il rischio di embolia cerebrale da 2.5 a 4.5 volte (2)
I pazienti con malattia da decompressione e FOP tendono ad avere una precoce recidiva dei sintomi dopo l’emersione ed un quadro clinico che indica un interessamento dell’encefalo e della porzione superiore del midollo cervicale .
Perciò nei subacquei in cui i sintomi cerebrali si manifestano subito dopo l’emersione , è necessaria una sistematica indagine per diagnosticare un RLS.
Di recente studi neuroradiologici hanno dimostrato una maggiore incidenza di lesioni cerebrali nei subacquei asintomatici rispetto a soggetti non subacquei, e questa incidenza si è rivelata particolarmente significativa nei portatori di FPO .
Uno studio su una popolazione di 52 subacquei asintomatici , il 52% presentava lesioni cerebrali compatibili con embolizzazione (3). In un altro studio su 87 subacquei che eseguirono 160 immersioni, furono scoperte 41 lesioni ; la maggior parte di queste furono concentrate in tre soggetti che erano portatori di un significativo RLS, diagnosticato con il Doppler Transcranico ( > 20 microbolle ) (4).
Nonostante vi sia una bassa prevalenza ( 2.3/10000 subacquei ) di malattia da decompressione, e sia dimostrata la prevalenza di lesioni cerebrali asintomatiche nei portatori di FOP, non è ancora stato definito esattamente se il FOP possa essere considerato una controindicazione assoluta per il subacqueo.
Uno studio recente (5) su una popolazione di 230 subacquei conclude con una serie di raccomandazioni : il subacqueo nel quale sia stato dimostrato un piccolo PFO e che abbia presentato una malattia da decompressione con sintomi cerebrali, viene consigliato una stretta aderenza alle tavole di decompressione, astensione dalle immersioni a più di 25-30 metri, solo una immersione al giorno, niente manovra di Valsalva durante la risalita, nessuno sforzo fisico subito dopo la fuoriuscita dall’acqua, uso di NITROX al posto di aria compressa.
DIAGNOSI
I progressi nell’ambito degli ultrasuoni hanno reso possibile l’impiego di numerose tecniche non invasive per la diagnosi di shunt destro-sinistro, quali l’ecocardiografia transtoracica (TTE), l’ecocardiografia transesofagea (TEE), il Doppler transmitralico, l’ecocardiografia transesofagea armonica con tessuto nativo ed il Doppler transcranico .
Il Doppler Transcranico è stato introdotto nel 1982 da Rune Aaslid , bioingegnere , ed è stato impiegato in maniera estensiva per applicazioni diagnostiche e di monitoraggio per il circolo cerebrale.
L’apparecchio è dotato di una sonda da 2 MHz , a frequenza pulsata che permette di attraversare la teca cranica intatta, in una zona che normalmente è più sottile ( la parte squamosa dell’osso temporale di sopra dell’arcata zigomatica).
La frequenza di emissione dell’ultrasuono (2 MHz ) permette di posizionare l’ultrasuono a profondità variabili , ottenendo quindi segnali dai vasi della base del cervello . il fascio di ultrasuoni incontra i vasi cerebrali passando , oltre che dalla finestra transtemporale anche dalla finestra suboccipitale e transorbitaria.
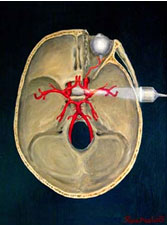
Il Doppler Transcranico è un esame non invasivo,quindi ripetibile ; l’apparecchio risulta di ingombro limitato .
Il Doppler Transcranico può realizzare lo studio completo del circolo cerebrale, essendo il naturale completamento dello studio ultrasonografico extracranico che si ottiene con l’EcoColor Doppler dei tronchi sovra-aortici .
La non invasività e quindi la possibilità di ripetere l’esame più volte , porta il Doppler Transcranico ad essere considerato una delle metodiche più utilizzate per il monitoraggio di quelle patologie in cui si rende necessario controllarne l’evoluzione.
Recenti sviluppi tecnologici hanno ampliato le possibilità del Doppler Transcranico : sono possibili registrazioni prolungate della velocità del flusso che vengono compattate da software dedicati; i microemboli che viaggiano all’interno delle arterie cerebrali sono registrabili poiché le sonde sono state dotate della tecnologia “multigate” ( registrazione del segnale a profondità diverse sullo stesso vaso);
lo studio della reattività cerebrovascolare e dei compensi intracerebrali che si attivano allorquando esistono occlusioni e restringimenti di vasi extra e/o intracranici.
Il doppler transcranico rileva , tramite l’analisi spettrale dell’onda velocitometrica e con un apposito software, il passaggio di microemboli nel circolo cerebrale, dimostrando quindi indirettamente che il filtro polmonare non li ha fermati ( e quindi vi è una comunicazione fra la circolazione ematica destra e sinistra ).
Tecnica dell’esame:
•Paz.posizione supina
•Monitorizzazione bilaterale ( op. monolaterale) ACM con TCD
•Preparazione di 2 siringhe da 20 ml : la 1a con 9 ml di sol.fisiologica, la 2a con 1 ml di aria
•Tramite rubinetto a tre vie il contenuto di entrambe le siringhe viene rapidamente miscelato fino ad ottenere una soluzione omogenea
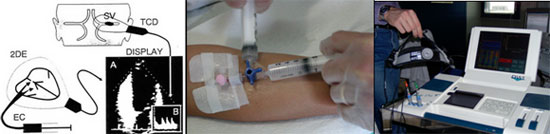
•Iniezione in bolo e rapidamente a paziente a riposo
•L’esame viene ripetuto durante Manovra di Valsalva (VM)
•5 sec.dopo l’iniezione del MdC, il paz. su comando dell’esaminatore, esegue una MV della durata non inf. a 10 sec
•Test POSITIVO se si registra almeno un segnale microembolico (MES) sul tracciato doppler transcranico entro 40 sec. dalla fine dell’iniezione
Come valutare ? :
nessun MES = test negativo
1-10 MES = shunt di lieve entità
>10 MES = shunt di media entità
eff.tendina**= shunt di grande entità
(** effetto tendina : rilevabile quando i MES sono così numerosi da non poterli distinguere separatamente)
Bibliografia
1) Wilmshurst P. Brain damage in divers ( Editorial). BMJ. 1997;314:689-90
2) Common PFO heart defect poses serious scuba diving risk (Editorial ) 13 july 2004 CDNN-CYBER DIVER News Network
3) Schwerzmann M. et al. Relation between directly detected patent foramen ovale and ischemic brain lesion in sport divers. ANN.INTERN.MED. 2001;134:21-24
4) Knauth M. et al. Cohort study of multiple brain lesions in sport divers : role of a patent foramen ovale. BMJ. 1997;314:701-705
5) Rea Torti S. et al. Risk of decompression illness among 230 divers in relation to the presence and size of patent foramen ovale. EUR.HEART J. 2004;25:1014-1020
Informazioni sull’autore.
Paolo Limoni ( www.limonipaolo.it )
Specialista Neurochirurgia , Neurologia
Segretario Società Italiana di NeuroSonologia ed Emodinamica Cerebrale (S.I.N.S.E.C.)
www.sinsec.org
tel 3389347857
Dirigente Medico I°Livello
U.O. Neurochirurgia
Az. Ospedaliero-Universitaria
Parma
Studio:
Via Ugo Bassi 13
Bologna
Tel 051237506 ( dalle ore 15,00 alle ore 18,30)
E’ assolutamente vietata la riproduzione, anche parziale, del testo e delle foto presenti in questo articolo, senza il consenso dell’autore.